บทที่ 6
ประวัติศาสตร์การแพทย์
และสาธารณสุขแผนปัจจุบันของโลก
รองศาสตราจารย์ นายแพทย์ถนอม บรรณประเสริฐ
การแพทย์และการสาธารณสุขแผนปัจจุบันกำเนิดขึ้นในโลก ณ ทวีปยุโรป ดังนี้
1. การแพทย์ยุคกรีกโบราณและยุคกลางยุโรป
การแพทย์ยุคกรีกโบราณเป็นจุดกำเนิดการแพทย์ของโลก เพราะฮิปโปเครติส (Hippocrates) เป็นบุคคลแรกที่แยก “การรักษาผู้ป่วย” ออกจาก “การศาสนา” และตั้งขึ้นเป็น “การแพทย์” ครั้งแรกในประวัติศาสตร์ของมนุษยชาติ มีแพทย์ผู้ยิ่งใหญ่ 2 ท่านเป็นต้นแบบของการแพทย์ยุคกรีกโบราณและยุคกลางยุโรป คือ
1.1 “Hippocrates” of Kos : บิดาแห่งการแพทย์โลก “Father of Medicine” และ “การแพทย์แบบฮิปโปเครติส - Hippocratic medicine”
ฮิปโปเครติสเป็นแพทย์ชาวกรีกโบราณ เกิดที่เกาะโคส ประเทศกรีซ ได้ชื่อว่าเป็นบิดาแห่งการแพทย์ “Father of Medicine” และต้นกำเนิดของ “คำปฏิญาณของฮิปโปเครติส (Hippocrates oath) ในจริยธรรมแพทย์ทั่วโลก
ฮิปโปเครติสได้รับการยกย่องในวงการแพทย์โบราณ ว่าเป็นผู้รวบรวมเรื่องราวเกี่ยวกับวิชาการแพทย์ไว้มากกว่า 70 ชิ้นงาน โดยเฉพาะเรื่องรวมความรู้ของฮิปโปเครติส “Hippocratic Corpus” แต่ในภายหลังเป็นที่ทราบกันว่ามีเพียงไม่กี่ชิ้นที่เขียนโดยฮิปโปเครติสเอง แต่เชื่อว่าชิ้นงานทั้งหลายดังกล่าวเกิดจากงานเขียนโดยแพทย์หลายคนที่มีความเห็นต่าง ๆ กัน แต่นำมารวมในชื่อของฮิปโปเครติส
ฮิปโปเครติสได้ปฏิวัติการรักษาในสมัยโบราณที่มักมีผู้ตั้งตนเป็นผู้มีคาถาอาคมเป็นผู้วิเศษที่เชื่อว่าการเจ็บป่วยเป็นการถูกลงโทษโดยพระเจ้าต้องรักษาด้วยพิธีกรรม
แต่เขาเชื่อว่าเกิดจากสาเหตุทางธรรมชาติ โรคไม่ได้เป็นการลงโทษจากพระเจ้า
แต่เป็นผลมาจากปัจจัยด้านสิ่งแวดล้อม
305 ประวัติศาสตร์การแพทย์และสาธารณสุขไทย
อาหาร และนิสัยการใช้ชีวิต ฮิปโปเครติสเป็นผู้แยกการแพทย์ออกจากเรื่องศาสนา (Separated the Discipline of Medicine from Religion) ทำให้เกิดวิชาแพทย์ขึ้นเป็นครั้งแรกของโลก จึงได้รับการยกย่องว่าเป็นบิดาแห่งการแพทย์ “Father of Medicine”
ฮิปโปเครติสได้จัดแบ่งหมวดหมู่การเจ็บป่วยออกเป็นหลายประเภท ได้แก่ เฉียบพลัน (acute) เรื้อรัง (chronic) โรคประจำถิ่น (endemic) และการแพร่ระบาด (epidemic) และการใช้คำเช่น กำเริบ (exacerbation) เป็นซ้ำ (relapse) หายแล้ว (resolution) วิกฤต (crisis) เป็น ๆ หาย ๆ (paroxysm) อาการสูงสุด (peak) ระยะฟักตัว (convalescence) การจัดแบ่งหมวดหมู่การเจ็บป่วยของฮิปโปเครติสตั้งแต่เมื่อ 2,300 ปีก่อนเป็นเรื่องล้ำสมัยมาก เพราะเป็นข้อเท็จจริงตามธรรมชาติของการเจ็บป่วยของมนุษย์ที่ถูกต้องและใช้มาจนถึงปัจจุบัน
ฮิปโปเครติสเป็นศัลยแพทย์ทรวงอกคนแรกของโลกที่บันทึกการใช้ท่อตะกั่วเพื่อระบายฝีที่ทรวงอก (empyema) เป็นแพทย์คนแรกที่ทำระเบียนบันทึกอาการและประวัติของคนไข้ วางกฎเกณฑ์วิธีการปฏิบัติของแพทย์ต่อคนไข้ ซึ่งยังคงถือปฏิบัติกันอยู่ถึงปัจจุบัน
แม้ว่าการแพทย์แบบฮิปโปเครติส (Hippocratic medicine) มีข้อมูลตกทอดมาถึงปัจจุบันน้อยมาก แต่ฮิปโปเครติสก็ได้รับการยกย่องว่าเป็นต้นแบบของการแพทย์ในยุคโบราณ เป็นผู้ทำให้เกิดความก้าวหน้าอย่างมากในการศึกษาวิชาแพทย์ทางคลินิกอย่างเป็นระบบ มีการรวบรวมวิชาแพทย์ของคำสอนการแพทย์โบราณ และสั่งสอนจริยธรรมแก่แพทย์โดยคำปฏิญาณของฮิปโปเครติส (Hippocratic Oath) จนอีก 200 กว่าปีต่อมา กาเลน (Galen of Pergamon) ได้ปฏิรูปการแพทย์แบบฮิปโปเครติส (Hippocratic medicine) ด้วยการทดลองศึกษาโรคและร่างกายของสัตว์ เช่น ลิง เพื่อเปรียบเทียบและนำมาประยุกต์ใช้กับมนุษย์ประกอบกับการเดินทางศึกษาความรู้ต่าง ๆ และธรรมชาติวิทยา ทำให้เกิดการแพทย์โบราณก้าวหน้ามากขึ้นกว่าเดิม กลายเป็นการแพทย์แบบกาเลน (Galen Medicine) ซึ่งได้รับการยอมรับและใช้กันอย่างกว้างขวางตลอดยุคกลางอีกราว 1,400 ปี และต่อมาในศตวรรษที่ 16 Andreas Vesalius แห่ง The University of Padua, Italy ได้พิสูจน์ตามหลักวิทยาศาสตร์ โดยเริ่มจากวิชากายวิภาคศาสตร์ เป็นจุดเริ่มต้นของการปฏิวัติการแพทย์แบบกาเลนที่ผิด ๆ ถูก ๆ ทำให้กำเนิดเป็นการแพทย์สมัยใหม่ หรือการแพทย์แผนปัจจุบัน (Modern Medicine) มาถึงปัจจุบัน
คำปฏิญาณฮิปโปเครติส (โดยย่อ)
“ณ ที่ใดก็ตามที่ข้าพเจ้าไป ข้าพเจ้าจะทำก็เพื่อประโยชน์ของคนไข้เท่านั้น ข้าพเจ้าจะไม่ทำให้เกิดความผิดพลาดใด ๆ และสิ่งที่ข้าพเจ้าได้ยินได้ฟังระหว่างการรักษาคนไข้ ข้าพเจ้าจะไม่นำไปเปิดเผยต่อบุคคลที่สาม”
คติการรักษาโรคของฮิปโปเครติส (ตัวอย่าง)
“โรคที่สิ้นหวังแล้วก็ต้องรักษาด้วยวิธีสิ้นหวัง”
306 ประวัติศาสตร์การแพทย์และสาธารณสุขไทย
Hippocratic Oath
I swear by Apollo the physician, and Asclepius, and Hygieia and Panacea and all the gods and goddesses as my witnesses, that, according to my ability and judgement, I will keep this Oath and this contract:
To hold him who taught me this art equally dear to me as my parents, to be a partner in life with him, and to fulfill his needs when required; to look upon his offspring as equals to my own siblings, and to teach them this art, if they shall wish to learn it, without fee or contract; and that by the set rules, lectures, and every other mode of instruction, I will impart a knowledge of the art to my own sons, and those of my teachers, and to students bound by this contract and having sworn this Oath to the law of medicine, but to no others.
I will use those dietary regimens which will benefit my patients according to my greatest ability and judgment, and I will do no harm or injustice to them.
I will not give a lethal drug to anyone if I am asked, nor will I advise such a plan; and similarly I will not give a woman a pessary to cause an abortion.
In purity and according to divine law will I carry out my life and my art.
I will not use the knife, even upon those suffering from stones, but I will leave this to those who are trained in this craft.
Into whatever homes I go, I will enter them for the benefit of the sick, avoiding any voluntary act of impropriety or corruption, including the seduction of women or men, whether they are free men or slaves.
Whatever I see or hear in the lives of my patients, whether in connection with my professional practice or not, which ought not to be spoken of outside, I will keep secret, as considering all such things to be private.
So long as I maintain this
Oath faithfully and without corruption, may it be granted to me to partake of
life fully and the practice of my art, gaining the respect of all men for all time.
307 ประวัติศาสตร์การแพทย์และสาธารณสุขไทย
However, should I transgress this Oath and violate it, may the opposite be my fate.
(Translated by Michael North, National Library of Medicine, 2002.)
1.2 “Galen” of Pergamon : “การแพทย์แบบกาเลน - Galen’s medicine”
กาเลนเกิดที่เมือง Pergamum, Mysia ปัจจุบันคือเมือง Bergama ประเทศตุรกี เป็นบุตรของสถาปนิกชื่อ Aeulius Nicon เป็นผู้มีความสนใจในหลาย ๆ ด้าน เช่น เกษตรกรรม สถาปัตยกรรม ดาราศาสตร์ โหราศาสตร์ ปรัชญา และสุดท้ายสนใจวิชาแพทย์
กาเลนเป็นทั้งแพทย์ ศัลยแพทย์ และนักปรัชญาชาวกรีกที่ยิ่งใหญ่ในประวัติศาสตร์โลกถัดจากฮิปโปเครติส กาเลนเดินทางไปทั่วกรุงโรมเพื่อศึกษาเรียนรู้การแพทย์และธรรมชาติวิทยาและเป็นผู้พัฒนาความรู้เพิ่มเติมจาก Hippocratic medicine โดยผ่าชำแหละร่างกายสัตว์ โดยเฉพาะจากลิงเพื่อศึกษาเปรียบเทียบกับโรคในมนุษย์ เพราะในสมัยกรีกและโรมันโบราณห้ามไม่ให้ผ่าศพมนุษย์เพื่อทำการศึกษา ทำให้เกิดความก้าวหน้าครั้งสำคัญพัฒนาเป็น Galen’s medicine กาเลนเป็นบุกเบิกการผ่าตัดรักษาผู้ป่วย เช่น ผ่าตัดสมองและดวงตา นอกจากนี้เป็นผู้ริเริ่มการอธิบายคุณสมบัติของจิตว่าเชื่อมโยงกับส่วนต่าง ๆ ของร่างกายอย่างไร
การแพทย์แบบกาเลน “Galen’s medicine” ได้รับการยอมรับย่างกว้างขวางและถูกใช้เป็นระบบการแพทย์หลักในยุโรปยุคกลาง นับตั้งแต่ยุคกรีกโบราณราวศตวรรษที่ 2 จนถึงยุคกลางราวศตวรรษที่ 16 เป็นเวลานานถึง 1,400 ปี กาเลนเป็นผู้เริ่มต้นอธิบายแบบจำลองทางสรีรวิทยาของร่างกายมนุษย์ ซึ่งต่อมากลายเป็นหลักสูตรกายวิภาคศาสตร์ของโรงเรียนแพทย์ในยุโรปยุคกลาง ความรู้การแพทย์ยุคโบราณของกาเลนยิ่งใหญ่ที่สุดในยุคนั้น แม้ความรู้ถูกต้องบ้างและไม่ถูกต้องบ้าง เพราะยังไม่ได้รับการพิสูจน์ตามวิธีการทางวิทยาศาสตร์ที่ถูกต้อง เนื่องจากไม่ได้ผ่าชำแหละศพมนุษย์เพื่อศึกษาค้นคว้าข้อเท็จจริงทางวิทยาศาสตร์การแพทย์ เนื่องจากข้อห้ามในสมัยกรีกและโรมันโบราณ ความรู้การแพทย์แบบกาเลนที่สืบทอดต่อมาในยุคกลางจึงไม่สามารถพัฒนาให้ก้าวหน้าเพิ่มขึ้นได้ตลอดเวลากว่าพันปี
เมื่อสิ้นสุดยุคกลางของยุโรปหลังจากสิ้นสุดสงครามครูเสดอันยาวนานร่วม 300 ปี ยุโรปได้เข้าสู่ยุคฟื้นฟูศิลปวิทยา (ยุค Renaissance) บรรดาบาทหลวงและผู้มีวิชาความรู้ในเมืองหอบตำราสำคัญที่คัดลอกด้วยมือ (manuscripts) ต่าง ๆ ซึ่งเป็นความรู้และสมบัติทางวัฒนธรรมที่ตกทอดมาจากอารยธรรมกรีก และโรมันออกมาเผยแพร่ในยุโรปอย่างกว้างขวาง ประกอบกับขณะนั้นเทคโนโลยีการพิมพ์และการพิมพ์แบบตัวเรียง (moveable types) เพิ่งได้รับการประดิษฐ์ขึ้นโดยกูเทนเบิร์ก (Johannes Gensfleisch zur Laden zum Gutenberg ค.ศ. 1400 - 3 กุมภาพันธ์ ค.ศ. 1468) ชาวเยอรมัน
เทคโนโลยีการพิมพ์ทำให้ความรู้ศิลปวิทยาการโบราณแพร่กระจายไปได้เร็วมาก
ทำให้ยุโรปนำศิลปวิทยาการที่ได้รับการเผยแพร่ใหม่เหล่านี้ มาสอนในมหาวิทยาลัย
ตลอดจนนำมาปรับปรุง ดัดแปลงใหม่ ทำให้ยุโรปมีความเจริญก้าวหน้าในศาสตร์ทุก ๆ ด้าน
308 ประวัติศาสตร์การแพทย์และสาธารณสุขไทย
ความรู้ทางการแพทย์แบบกาเลนจึงได้รับการปฏิวัติแก้ไขใหม่ในศตวรรษที่ 16 ด้วยการพิสูจน์ตามวิธีการตามหลักวิทยาศาสตร์ จึงทำให้เกิดการปฏิวัติการแพทย์ยุโรปครั้งใหญ่และกำเนิดเป็นการแพทย์สมัยใหม่ (Modern Medicine) หรือการแพทย์แผนปัจจุบัน และวิทยาศาสตร์การแพทย์ใหม่ ๆ สาขาต่าง ๆ เช่น กายวิภาคศาสตร์ สรีรวิทยาพยาธิวิทยา เภสัชวิทยา และประสาทวิทยา รวมทั้งวิชาปรัชญาและตรรกวิทยา
หลังจากศตวรรษที่ 16 เป็นต้นไป ความรู้การแพทย์ยุคโบราณแบบกาเลน “Galen’s medicine” ถูกลดความสำคัญลง กลายเป็นการแพทย์รองของยุโรป ต่อมาได้พัฒนาเป็นการแพทย์แผนโบราณของยุโรป European Traditional medicine/การแพทย์ทางเลือก Alternative Medicine - Complementary Medicine/การแพทย์แบบผสมผสาน Integrative medicine หรือการแพทย์แบบอัลโลพาธี Allopathic medicine เป็นต้น
1.3 โรงเรียนแพทย์ในยุคกลาง (Medieval medical school) หรือโรงเรียนแพทย์ในมหาวิทยาลัย
ในศตวรรษที่ 9 มีการสร้างโรงเรียนแพทย์แห่งแรกของโลกขึ้นที่เมือง Salerno ทางตอนใต้ของอิตาลี ชื่อว่า Schola Medica Salernitana เป็นโรงเรียนแพทย์ยุคกลาง (Medieval medical school)
ในศตวรรษที่ 12 เริ่มมีการสร้างมหาวิทยาลัยกระจายเพิ่มขึ้นในยุโรป มีการตั้งโรงเรียนแพทย์ในมหาวิทยาลัยที่สร้างขึ้นใหม่ด้วย มหาวิทยาลัยที่ชื่อเสียงในยุโรปและมีโรงเรียนแพทย์ ได้แก่ University of Bologna ประเทศอิตาลี สร้างปี ค.ศ. 1088 University of Padua ประเทศอิตาลี สร้างปี ค.ศ. 1222 University of Montpellier ประเทศฝรั่งเศส สร้างปี ค.ศ. 1289 โรงเรียนแพทย์ในยุคกลางยุโรปเป็นโรงเรียนแพทย์ที่สอนวิชาความรู้เป็นหลัก ไม่มีการสอนในโรงพยาบาล เพราะโรงพยาบาลเป็นสถานที่รักษาผู้ป่วยและให้อนุเคราะห์คนยากจนเพียงอย่างเดียว และอยู่ในความอุปถัมภ์ของคริสตจักรคาทอลิกโดยบาทหลวงและแม่ชี
ในศตวรรษที่ 16 มีการปฏิวัติความรู้ทางการแพทย์พื้นฐาน (Pre - Clinical Sciences) ด้วยการพิสูจน์ตามหลักวิทยาศาสตร์ และได้รับการพิสูจน์ซ้ำจนเป็นที่ยอมรับกว้างขวาง ได้เจริญเป็นรากฐานของการแพทย์แผนปัจจุบัน (Modern Medicine) เริ่มต้นจาก Andreas Vesalius แห่งมหาวิทยาลัยปาดัว อิตาลี ต่อมามีการขยายการปฏิวัติไปยังศาสตร์ทางปรีคลินิก อื่น ๆ เช่น สรีรวิทยา เภสัชวิทยา แบคทีเรียวิทยา จึงเกิดความรู้ใหม่ ๆ เพิ่มมากขึ้นอย่างรวดเร็ว
1.4 โรงพยาบาลยุคโบราณและยุคกลาง (Ancient & Medieval hospitals)
โรงพยาบาลในยุโรปมีมาตั้งแต่สมัยโรมันโบราณราว
2,500 ปีก่อน เริ่มแรกใช้วัด Asclepeions
ของกรีกโบราณที่สถานที่บำบัดโรคเป็น Healing Temples ต่อมาในศตวรรษที่ 1 - 2
โรมันโบราณได้ตั้งโรงพยาบาลทหาร ซึ่งเป็นโรงพยาบาลสนาม เรียกว่า The
valetudinarian โดยใช้แคมป์ทหารแบบเคลื่อนย้ายได้ (Field
hospitals or Flying military camps) แต่ในยุคโรมันโบราณ
ยังไม่มีการสร้างโรงพยาบาลสำหรับพลเรือน (Civilian Hospital)
309 ประวัติศาสตร์การแพทย์และสาธารณสุขไทย
เมื่ออาณาจักรโรมันยอมรับศาสนาคริสต์เป็นศาสนาของอาณาจักร เป็นอาณาจักรโรมันอันศักดิ์สิทธิ์ ก็ได้สร้างโรงพยาบาลในทุกเมืองที่มีโบสถ์คริสต์ (Cathedral Town) ถึงราวศตวรรษที่ 5 ก็มีโรงพยาบาลแพร่หลายในยุคกลาง (ไบแซนไทน์) ตั้งแต่โรมันยอมรับศาสนาคริสต์เป็นศาสนาประจำชาติก็มีการสร้างโรงพยาบาลสำหรับผู้ป่วยชนชั้นต่าง ๆ เรียกว่า “Basilias” มีลักษณะคล้ายเมืองเมืองหนึ่ง ที่มีบ้านพักสำหรับแพทย์ พยาบาล และมีโรงพยาบาลรักษาคนไข้ มีห้องสมุด การฝึกอบรม คู่มือการใช้ยา เป็นต้น
โรงพยาบาลในยุโรปยุคกลาง (Medieval hospitals) ที่เป็นโรงพยาบาลสำหรับพลเรือน (Civilian Hospital) จะเกี่ยวข้องกับโบสถ์คาทอลิก (The Catholic Church) โดยโรงพยาบาลในยุโรปยุคกลางจะเป็นหน้าที่ส่วนหนึ่งของโบสถ์คาทอลิก และมีบาทหลวงแม่ชีคอยดูแลโรงพยาบาล (Catholic Church - sponsored hospitals and nurses)
โรงพยาบาลสำหรับประชาชนที่ไม่เกี่ยวกับโบสถ์คาทอลิก (The first Communi?ty Hospitals) เกิดขึ้นครั้งแรกในศตวรรษที่ 15 ที่เมืองมิลาน อิตาลี มีชื่อว่า The Ospedale Maggiore หรือ Ca’ Granda
2. การแพทย์แผนปัจจุบัน Modern Medicine(1)
จุดเริ่มต้นการปฏิวัติการแพทย์ยุคกลาง คือ การแพทย์แบบกาเลน “Galen’s medicine” เริ่มขึ้นในราวต้นศตวรรษที่ 16 เมื่อพาราเซลซัส Paracelsus แห่งมหาวิทยาลัยบาเซล สวิสเซอร์แลนด์ (University of Basel, Switzerland) แพทย์ท่านแรกได้ปฏิเสธความรู้การแพทย์ของกาเลน ต่อมาราวกลางศตวรรษที่ 16 Andreas Vesalius แห่งมหาวิทยาลัยปาดัว (University of Padua, Italy) ได้ปฏิวัติความรู้กายวิภาคศาสตร์ด้วยการชำแหละศพมนุษย์จริง ๆ ที่ระเบียงทางเดินในมหาวิทยาลัยปาดัว และนำมาเขียนเป็นหนังสือกายวิภาค 7 เล่ม ถือเป็นจุดกำเนิดของการแพทย์สมัยใหม่ Modern Medicine ที่ชัดเจนและเผยแพร่ในยุโรป ซึ่งต่อมาการพิสูจน์ความรู้ทางการแพทย์ตามหลักวิทยาศาสตร์ได้ขยายไปยังศาสตร์วิชาแพทย์สาขาอื่น ๆ โดยเฉพาะในสาขา Preclinic จึงได้รับการยอมรับอย่างกว้างขวางกลายเป็นการแพทย์หลักของยุโรปแทนที่การแพทย์แบบกาเลน “Galen’s medicine” และพัฒนาเป็นการแพทย์หลักของโลกมาจนถึงปัจจุบัน ดังนี้
2.1 พาราเซลซัส Paracelsus : บิดาการแพทย์แผนปัจจุบันของโลก Father of Modern Medicine
พาราเซลซัส (ค.ศ. 1493 - 1541) ผู้บุกเบิกความรู้สมัยใหม่ทางการแพทย์ด้านการใช้สารเคมีและแร่ธาตุต่าง ๆ และเป็นบุคคลแรกที่กล้าปฏิเสธความรู้ของกาเลน Galen Medicine รวมทั้งไม่ยอมรับการใช้เวทมนตร์และการเล่นแร่แปรธาตุรักษาโรค ปฏิเสธการรักษาด้วยวิธีธรรมชาติ
พาราเซลซัสเป็นผู้บุกเบิกเรื่องสารเคมีการเกิดโรค
เขาเชื่อว่า กำมะถัน ปรอท และ
310 ประวัติศาสตร์การแพทย์และสาธารณสุขไทย
เกลือที่ Galen’s medicine ใช้รักษาโรคในยุคกลางมีความเป็นพิษทำให้เกิดโรคในมนุษย์ Sulphur, Mercury, and Salt พาราเซลซัสเชื่อว่าในร่างกายมนุษย์ต้องมีแร่ธาตุบางอย่าง และความเจ็บป่วยบางอย่างของร่างกายมนุษย์มีวิธีการรักษาทางเคมี เขาเป็นผู้ให้กำเนิดการวินิจฉัยทางคลินิก (Clinical diagnosis) และการให้ยาแบบเฉพาะ (The administration of highly specific medicines) การเสนอทฤษฎีเชื้อโรค The Germ Theory พัฒนางานเภสัชวิทยาในยุโรป และกำหนดขนาดยาที่ถูกต้องเพื่อรักษาภาวะหลอดเลือดแดงแข็ง และใช้ธาตุเหล็กรักษาภาวะเลือดจาง “เลือดไม่ดี” และเป็นผู้คิดนิยามศัพท์ Chemistry, Gas, และ Alcohol
2.2 การปฏิรูปการแพทย์แบบกาเลน Revolution of Galen’s medicine : กำเนิดแพทย์แผนปัจจุบัน Origin of Modern Medicine
การปฏิวัติการแพทย์แบบกาเลนทำให้กำเนิด Pre - clinical Science of Modern Medicine มีจุดเริ่มต้นในราวกลางศตวรรษที่ 16 จากการปฏิวัติวิชากายวิภาคศาสตร์ของมนุษย์แล้วโดย Andreas Vesalius (ค.ศ. 1537 - 1540) แห่งมหาวิทยาลัยปาดัว ประเทศอิตาลี และมีการปฏิวัติศาสตร์วิชา Preclinic อื่น ๆ ตามมา ทำให้เกิดความรู้ใหม่ ๆ มากมาย และรวมตัวกันกลายเป็นการแพทย์สมัยใหม่ เรียกว่า Modern Medicine หรือการแพทย์แผนปัจจุบัน อย่างไรก็ตาม ในช่วงศตวรรษที่ 16 ถึงศตวรรษที่ 18 เป็นการพัฒนาเติบโตขององค์ความรู้การแพทย์แผนปัจจุบันระดับ Preclinic เป็นส่วนใหญ่และมีศูนย์กลางในประเทศอิตาลี ส่วนกำเนิดของ Clinical Science of Modern Medicine เกิดขึ้นภายหลังราวต้นศตวรรษที่ 19 มีศูนย์กลางอยู่ในประเทศฝรั่งเศส เกี่ยวเนื่องมาจากการปฏิวัติฝรั่งเศสระหว่าง ค.ศ. 1789 - 1799 นำมาซึ่งยุคใหม่ของฝรั่งเศส รวมทั้งกำเนิดของ Clinical Science of Modern Medicine ด้วย
ในขณะเดียวกัน ยังมีแพทย์ยุโรปอีกจำนวนมากที่เชื่อถือและทำเวชปฏิบัติพัฒนาตามแนวคิดเดิมของการแพทย์แบบกาเลน Galen’s medicine ทำให้การแพทย์ในยุโรปแบ่งวิวัฒนาการออกเป็น 2 สาย คือ
(ก) สายแรก Galen’s medicine แบบดั้งเดิมที่ยังคงอยู่ แต่ลดความสำคัญลงและพัฒนาไปเป็น European Complementary and Alternative Medicine (CAM) ซึ่งวิวัฒนาการเป็นสาขาย่อยในชื่อหมวดต่าง ๆ เช่น acupuncture, Alexander technique, Aromatherapy, Ayurveda (Ayurvedic medicine), Biofeedback, Chiropractic Medicine, Diet therapy, Herbalism, Holistic Nursing, Homeopathy, Hypnosis, Massage Therapy, Meditation, Traditional Medicine, Integrative Medicine, Allopathic Medicine มีหลักการสำคัญคือ ใช้ความเชื่อทางวิทยาศาสตร์และธรรมชาติวิทยาในการรักษาโรคมนุษย์ ไม่จำเป็นต้องผ่านการพิสูจน์ตามหลักวิทยาศาสตร์
(ข) สายที่สอง Galen’s medicine ที่ถูกปฏิวัติด้วยการพิสูจน์ทางวิทยาศาสตร์พัฒนาไปเป็น
การแพทย์แผนปัจจุบัน Modern Medicine ซึ่งวิวัฒนาการเป็นการแพทย์เฉพาะทางสาขาต่าง
ๆ เช่น Neurological Surgery, Anesthesiology, Plastic Surgery, Physical
Medicine and Rehabilitation, Colon and Rectal Surgery, Preventive Medicine,
Family Medicine,
311 ประวัติศาสตร์การแพทย์และสาธารณสุขไทย
Allergy and Immunology, Nuclear Medicine, Thoracic Surgery, Emergency Medicine, Facial Plastic and Reconstructive Surgery Medical Genetics and Genomics เป็นต้น มีหลักการสำคัญคือ ใช้การรักษาที่ผ่านการพิสูจน์ตามกระบวนการวิทยาศาสตร์ที่ถูกต้องในการรักษาโรคมนุษย์
2.3 กำเนิดศาสตร์ปรีคลินิกของการแพทย์แผนปัจจุบันในประเทศอิตาลี : Origin of Pre - clinical Science of Modern Medicine at University of Padua, Italy - The Birth Place of Modern Medicine(2)
การปฏิวัติความรู้ทางการแพทย์ครั้งสำคัญเริ่มต้นขึ้นในศตวรรษที่ 16 มีการผ่าชำแหละศพมนุษย์เพื่อศึกษากายวิภาคทางการแพทย์ โดย Vesalius หัวหน้าแผนกกายวิภาคศาสตร์และศัลยศาสตร์ มหาวิทยาลัยปาดัว อิตาลี (The University of Padua, Italy) ระหว่าง ค.ศ. 1537 - 1540
Andreas Vesalius เป็นผู้ปฏิวัติการศึกษากายวิภาคศาสตร์ด้วยการชำแหละศพมนุษย์ที่ระเบียงทางเดินในมหาวิทยาลัยปาดัว และนำมาเขียนเป็นหนังสือกายวิภาค 7 เล่ม ทำคำอธิบายโดยละเอียด เผยแพร่ในยุโรป ทำให้เกิดการโต้แย้งทั่วยุโรปจากกลุ่มแพทย์ที่ยึดแนวทางการแพทย์แบบกาเลน (Galen’s medicine)
อีก 50 ปีต่อมา การศึกษากายวิภาคศาสตร์ในมหาวิทยาลัยปาดัว (University of Padua) เจริญก้าวหน้า จึงสร้างโรงสอนแสดงวิธีผ่าชำแหละศพมนุษย์ขนาดใหญ่ เพื่อแสดงกายวิภาคศาสตร์ของมนุษย์เป็นครั้งแรกของโลก การปฏิวัติการศึกษาวิชากายวิภาคศาสตร์แบบใหม่ที่มหาวิทยาลัยปาดัว ประเทศอิตาลี ถือเป็นจุดกำเนิดเริ่มแรกที่มั่นคงของการแพทย์แผนปัจจุบัน
2.4 กำเนิดศาสตร์คลินิกของการแพทย์แผนปัจจุบันในประเทศฝรั่งเศส : Origin of Clinical Science of Modern Medicine
การปฏิรูปองค์ความรู้การแพทย์แผนปัจจุบันชั้นคลินิกเกิดขึ้นในตอนต้นศตวรรษที่ 19 มีจุดศูนย์กลางอยู่ที่ประเทศฝรั่งเศส ทำให้กำเนิดองค์ประกอบสำคัญของการแพทย์แผนปัจจุบัน 3 ประการ คือ
2.4.1 โรงพยาบาลสมัยใหม่ (Modern Hospital) คือ โรงพยาบาลที่มีการแยกผู้ป่วยติดเชื้อออกจากผู้ป่วยไม่ติดเชื้อ การปรับปรุงการจัดการเครื่องมือเครื่องใช้มีการรักษาความสะอาดและสุขอนามัย
2.4.2 โรงเรียนแพทย์คลินิก (Clinical School) โรงเรียนแพทย์ที่จัดให้มีการสอนวิชาแพทย์ในโรงพยาบาล มีการสอนข้างเตียงผู้ป่วย (สมัยโบราณสอนวิชาแพทย์ในมหาวิทยาลัย)
2.4.3 วิทยาศาสตร์คลินิก (Clinical Science) คือ ศาสตร์การตรวจร่างกายวินิจฉัยโรคผู้ป่วยอย่างเป็นระบบด้วยวิธีเคาะ ดู คลำ ฟัง (percussion, inspection, palpation, auscultation) และมีการพัฒนาหูฟัง (Laennec’s stethoscope) ใช้ในการตรวจโรค
มีรายละเอียดดังต่อไปนี้
312 ประวัติศาสตร์การแพทย์และสาธารณสุขไทย

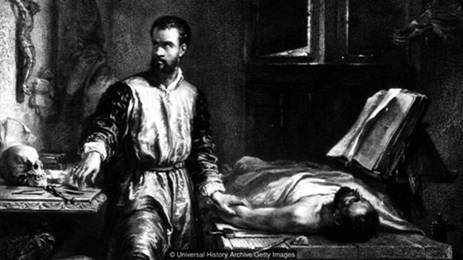
เวซาเลียส แพทย์ผู้ปฏิวัติการสอนกายวิภาคศาสตร์มนุษย์แบบใหม่
“Vesalius
revolutionized the teaching of anatomy”(Credit : Universal History
Archive/Getty Images)

ระเบียงทางเดินในมหาวิทยาลัยปาดัว เวซาเลียส Vesalius แสดงการผ่าชำแหละกายวิภาคมนุษย์
Andreas Vesalius performed dissections of human bodies in the courtyard of the Palazzo Bo
(Credit : Rossi
Thomson/Reproduced by concession of the University of Padua)

ห้องเรียนในมหาวิทยาลัยปาดัว มีที่นั่งเป็นอัฒจันทร์ ใช้สอนแสดงการผ่าชำแหละกายวิภาคมนุษย์
Padua Anatomical Theatre, inaugurated in 1595, The Bo Palace of Padua University
ที่มา : Zampieri et al, Global Cardiology
Science and Practice
2013:21: Page 150 of 162
313 ประวัติศาสตร์การแพทย์และสาธารณสุขไทย
2.4.1 โรงพยาบาลสมัยใหม่ (Modern Hospital)
โรงพยาบาลสมัยใหม่กำเนิดขึ้นหลังจากสงครามปฏิวัติฝรั่งเศส (5 พฤษภาคม ค.ศ. 1789 - 9 พฤศจิกายน ค.ศ. 1799) เพราะศัลยแพทย์ฝรั่งเศสเสียชีวิตจำนวนมาก หลังสงครามสิ้นสุดประเทศฝรั่งเศสจึงต้องการระบบการแพทย์แบบใหม่ (a New Wave of New Medical and Healthcare Professionals)
ศัลยแพทย์ฝรั่งเศส Jacques Tenon เป็นผู้ริเริ่มเสนอแนวคิดด้วยการเขียนหนังสือ “บันทึกความทรงจำในโรงพยาบาลปารีส Memoirs on Paris Hospitals” อธิบายสภาพปัญหาต่าง ๆ เรียกร้องให้รัฐบาลฝรั่งเศสแก้ไขระบบการแพทย์ฝรั่งเศสเรื่อง “การขาดพื้นที่ไม่สามารถแยกผู้ป่วยตามประเภทของความเจ็บป่วย (เช่น ผู้ที่ติดเชื้อ) และปัญหาด้านสุขอนามัยทั่วไป (General sanitation problems)” รวมทั้งเรียกร้องให้ “ปฏิรูปโรงพยาบาล โดยแยกผู้ป่วยตามประเภทของความเจ็บป่วย รักษาสุขอนามัยทั่วไปให้สะอาด และสร้างโรงพยาบาลชุมชนของรัฐ หรือ Community Hospitals โดยไม่ต้องรับการอุดหนุนจากคริสตจักรคาทอลิก” ลักษณะเดียวกับการจัดตั้งโรงพยาบาลชุมชน Ca’ Granda ที่เมืองมิลาน ประเทศอิตาลี ในศตวรรษที่ 15
ราวกลางศตวรรษที่ 19 ฟลอเรนซ์ ไนติงเกล ผู้บุกเบิกวิชาการพยาบาลสมัยใหม่ (The modern profession of nursing) ช่วงสงครามไครเมีย (The Crimean War ช่วง ค.ศ. 1853 - 1856) ไนติงเกลเป็นบุคคลสำคัญอีกท่านที่ทำให้โรงพยาบาลสมัยใหม่มีความก้าวหน้าครั้งสำคัญ ด้วยการปรับปรุงการจัดการเครื่องมือเครื่องใช้ ความสะอาดและสุขอนามัย (Improving sanitation standards) และปรับปรุงภาพลักษณ์ของโรงพยาบาลสมัยใหม่ให้เป็นมาตรฐานแบบปัจจุบัน
2.4.2 โรงเรียนแพทย์คลินิก (Clinical School)
โรงเรียนแพทย์คลินิก (Clinical School) หรือโรงเรียนแพทย์สมัยใหม่ Modern Medical School เกิดขึ้นครั้งแรกในฝรั่งเศสราวต้นศตวรรษที่ 19 เนื่องจากสงครามปฏิวัติฝรั่งเศส ระหว่างวันที่ 5 พฤษภาคม ค.ศ. 1789 - 9 พฤศจิกายน ค.ศ. 1799 ทำให้ศัลยแพทย์ฝรั่งเศสเสียชีวิตมากถึง 600 คน หลังสงครามปฏิวัติฝรั่งเศสสิ้นสุด ระบบการแพทย์ของฝรั่งเศสจึงมีปัญหารุนแรง จึงต้องการระบบการแพทย์แบบใหม่ (A New Wave of New Medical and Healthcare Professionals)
ข้อเสนอของศัลยแพทย์ฝรั่งเศสชื่อ
Jacques Tenon ในหนังสือ Memoirs on Paris Hospitals ได้เรียกร้องให้มีการปฏิรูประบบการแพทย์และการปฏิรูปโรงพยาบาลของฝรั่งเศส
ไม่ให้เป็นส่วนหนึ่งของโบสถ์คาทอลิกที่มีบาทหลวงแม่ชีคอยดูแลโรงพยาบาล
(Catholic Church - Sponsored Hospitals and Nurses) เรียกว่า
The Deinstitutionalization of Medicine ซึ่งต่อมารัฐบาลฝรั่งเศสตอบรับ
จึงเกิดการปฏิรูปครั้งสำคัญด้วยการประกาศเป็นกฎหมาย ชื่อ The Law of 1794 ปรับโครงสร้างของการศึกษาด้านการแพทย์หลังจากการปฏิวัติฝรั่งเศสและวางรากฐานสำหรับโรงพยาบาลในฝรั่งเศสใหม่ทั้งหมด
เป็นผลให้โรงเรียนแพทย์ของฝรั่งเศส
314 ประวัติศาสตร์การแพทย์และสาธารณสุขไทย
เริ่มจัดการเรียนการสอนวิชาแพทย์ในโรงพยาบาล เรียกว่า โรงเรียนแพทย์คลินิก (Clinical School) ได้รับการยอมรับเป็นระบบแพทยศาสตร์ศึกษาของโลกปัจจุบัน
The Law of 1794 มีผลปฏิรูปโรงเรียนแพทย์ของฝรั่งเศส ดังนี้
1) นำไปสู่การจัดตั้ง 3 โรงเรียนแพทย์ใหม่ ใน Paris, Montpellier, and Strasbourg
2) เริ่มจัดให้มีการสอนนักเรียนแพทย์ในโรงพยาบาลเพื่อฝึกทำหัตถการจริง (Integrated medical education into a hospital setting to give medical students a hands - on experience) นับเป็นครั้งแรกของแพทยศาสตร์ศึกษาของโลก ถือเป็นการปฏิวัติกำเนิดโรงเรียนแพทย์สมัยใหม่ คือ โรงเรียนแพทย์คลินิก (Clinical School)
3) ทำการสอนวิชาศัลยกรรมและวิชาแพทย์ให้แก่นักเรียนแพทย์ ภายในโรงพยาบาล (Combined the teachings of surgery and medicine together within the hospital for medical students) เดิมจัดสอนนักเรียนแพทย์เฉพาะในมหาวิทยาลัย ไม่ได้สอนในโรงพยาบาล
4) ยกเลิกการแบ่งสถานะของศัลยแพทย์และแพทย์ในโรงพยาบาล ถือว่าเป็นแพทย์เหมือนกัน เดิมในระบบการแพทย์ในยุโรปโบราณ แบ่งแพทย์ออกเป็น 2 พวก คือ แพทย์รักษาโดยการผ่าตัด (surgery) และแพทย์รักษาโดยไม่ผ่าตัด (medicine) Fourcroy จึงเสนอให้ยกเลิกระบบนี้เพราะมีปัญหามากและให้รวมเป็นศาสตร์เดียวกัน มี 2 สาขา โดยกล่าวไว้ว่า “Medicine and surgery are two branches of the same science”
5) โรงพยาบาลจะต้องจัดเตรียมศพอาจารย์ใหญ่ให้พร้อมและเพียงพอสำหรับการเรียนของนักเรียนแพทย์
6) จัดให้มีอาจารย์ผู้สอนนักเรียนแพทย์ ทำงานเต็มเวลาและมีเงินเดือนประจำในโรงพยาบาล
7) จัดสรรงบประมาณจัดตั้งโรงเรียนแพทย์ใหม่ ๆ และรางวัลแต่บุคคลผู้ปฏิบัติงานดีเด่นตามการประเมิน (Individual performance scores)
2.4.3 วิทยาศาสตร์คลินิก (Clinical Science) : Paris Medicine - กำเนิดการตรวจร่างกายผู้ป่วยแบบปัจจุบัน และ Laennec’s stethoscope
ผลจากการปฏิรูปโรงเรียนแพทย์และโรงพยาบาลในฝรั่งเศสด้วย The
Law of 1794 ทำให้ความเจริญทางการแพทย์ยุโรปย้ายศูนย์กลางมาอยู่ที่กรุงปารีส
ในตอนต้นศตวรรษที่ 19 การพัฒนาการแพทย์คลินิกให้ทันสมัย
เริ่มบุกเบิกการตรวจร่างกายผู้ป่วยด้วยวิธีเคาะ ดู คลำ ฟัง (percussion,
inspection, palpation, auscultation) และมีการผ่าศพชันสูตรสาเหตุการตาย
(autopsy) และมีการคิดค้นพัฒนานวัตกรรมใหม่ของวงการแพทย์ที่ใช้มาถึงปัจจุบัน
คือ หูฟังของ Laennec Weiner (Laennec’s stethoscope) ซึ่งนิยมใช้แพร่หลายกว้าง
การตรวจร่างกายผู้ป่วยอย่างเป็นระบบด้วยวิธีดู คลำ เคาะ ฟัง
จึงกลายเป็นมาตรฐานทางการแพทย์ยุโรปและเป็นมาตรฐานของโลกในเวลาต่อมา
315 ประวัติศาสตร์การแพทย์และสาธารณสุขไทย
2.5 โรงเรียนแพทย์คลินิกในอังกฤษ (Clinical School in England)
กลางศตวรรษที่ 19 โรงพยาบาลและวิชาชีพแพทย์แผนปัจจุบันก้าวหน้ามากขึ้น ในปี ค.ศ. 1815 อังกฤษประกาศกฎหมายหมอปรุงยา (The Apothecaries Act 1815) กำหนดให้ “นักศึกษาแพทย์ต้องฝึกฝนอย่างน้อยครึ่งปีที่โรงพยาบาล” เป็นส่วนหนึ่งของการฝึกฝนวิชาแพทยศาสตร์ เช่น การฝึกฝนที่โรงพยาบาล West London Infirmary and Dispensary (Charing Cross Hospital) ทำให้โรงเรียนแพทย์ในอังกฤษเข้มแข็งขึ้นตามลำดับ
2.6 กำเนิดแพทย์เฉพาะทางครั้งแรกของโลก ที่กรุงเวียนนา
กลางศตวรรษที่ 19 จัดตั้งโรงเรียนแพทย์แห่งที่สอง ในกรุงเวียนนา ออสเตรีย ได้รับการอุทิศจากครูสอนแพทย์ เช่น Carl Freiherr von Rokitansky, Josef ?koda, Ferdinand Ritter von Hebra และ Ignaz Philipp Semmelweis ทำให้วิชา Basic medical science เจริญขึ้นอย่างรวดเร็ว และกำเนิดแพทย์เฉพาะทางสาขาต่าง ๆ ชุดแรก คือ สาขาผิวหนัง สาขาตา และสาขาหูคอจมูก เกิดขึ้นครั้งแรกในโลกที่กรุงเวียนนา ซึ่งเดิมในสมัยยุโรปโบราณมีเพียง 2 สาขา คือ แพทย์รักษาโดยการผ่าตัด (surgery) และแพทย์รักษาโดยไม่ผ่าตัด (medicine)
2.7 ยุครุ่งเรืองของการแพทย์แผนปัจจุบันในอังกฤษและอเมริกา Enlightenment of Modern Medicine
การแพทย์แผนปัจจุบันเจริญมากขึ้นในยุโรปตั้งแต่ศตวรรษที่ 18 มีการตั้งโรงพยาบาลแผนปัจจุบัน มีการฝึกอบรมแพทย์ ศัลยแพทย์ มีการแยกจากกันชัดเจนระหว่างโรงพยาบาลรักษาโรค กับงานบรรเทาทุกข์ช่วยเหลือคนยากจน ซึ่งเป็นงานคริสตจักร
ในปี ค.ศ. 1719 ตั้งโรงพยาบาล Westminster Hospital โดยได้รับการสนับสนุนจากธนาคารเอกชน C. Hoare & Co สร้างโรงพยาบาล St. Bartholomew’s ขึ้นใหม่ในปี ค.ศ. 1730 เปิดโรงพยาบาล London Hospital ในปี ค.ศ. 1752 และตั้ง Guy’s Hospital ในปี ค.ศ. 1820 ในกรุงลอนดอน โดยได้รับการสนับสนุนจาก Thomas Guy นักธุรกิจผู้มั่งคั่ง การบริจาคเงินโดยเอกชนจัดตั้งโรงพยาบาลเรียกว่า Voluntary Hospitals
โรงพยาบาล Voluntary Hospitals ในอังกฤษได้เปลี่ยนแนวทางจากการให้โรงพยาบาลเป็นที่รักษาโรคพื้นฐานอย่างเดียว วิวัฒนาการขึ้นเป็นสถานที่พัฒนาการค้นพบใหม่ ๆ การพัฒนานวัตกรรมใหม่ และศูนย์กลางการศึกษาฝึกอบรมของแพทย์ (Began to evolve from being basic places of care for the sick to becoming centers of medical innovation and discovery and the principle place for the education and training of prospective practitioners) ทำให้การแพทย์แผนปัจจุบันเจริญรุ่งเรืองมากในอังกฤษ กลายเป็นศูนย์กลางการแพทย์ของยุโรปแทนฝรั่งเศส
แนวคิดการจัดตั้งโรงพยาบาลโดยภาคเอกชนบริจาคเงิน
(The concept of voluntary hospitals) ได้แพร่เข้าสู่อเมริกา
ในฐานะอาณานิคมของอังกฤษมีการตั้ง Bellevue Hospital ในปี ค.ศ. 1736 ตั้งโรงพยาบาล Pennsylvania Hospital
ในปี ค.ศ. 1752
ตั้งโรงพยาบาล
316 ประวัติศาสตร์การแพทย์และสาธารณสุขไทย
New York Hospital ในปี ค.ศ. 1771 และตั้งโรงพยาบาล Massachusetts General Hospital ในปี ค.ศ. 1881 การแพทย์แผนปัจจุบันจึงวางรากฐานให้โรงพยาบาลเข้มแข็ง โดยให้มีการค้นพบใหม่ ๆ การพัฒนานวัตกรรมใหม่ และศูนย์กลางการศึกษาฝึกอบรมของแพทย์แบบเดียวกับอังกฤษ ในปี ค.ศ. 1910 สหรัฐอเมริกามีโรงพยาบาลจำนวน 4,400 แห่ง
2.8 American Board of Medical Specialties ทำให้สหรัฐอเมริกาเป็นผู้นำทางการแพทย์ของโลก
ตลอดศตวรรษที่ 19 โรงพยาบาลสมัยใหม่และการแพทย์แผนปัจจุบันในอเมริกา เจริญเติบโตอย่างรวดเร็ว แต่การแบ่งสาขาแพทย์เฉพาะทางของอเมริกาในศตวรรษที่ 19 ยังคงแบ่งตามแบบยุโรป คือ ผิวหนัง ตา หูคอจมูก สูติศาสตร์ นรีเวชศาสตร์ ต่อมาต้นศตวรรษที่ 20 อเมริกาจึงริเริ่มระบบแบ่งแพทย์เฉพาะทางของตนเองขึ้นใหม่ โดยจัดระบบฝึกอบรมที่เรียกว่า American Board of Medical Specialties ทำให้เกิดแพทย์เฉพาะทางหลากหลายสาขามากกว่าการแบ่งแบบเก่าของยุโรป การแพทย์แผนปัจจุบันจึงขยายตัวตามสาขาเฉพาะทางต่าง ๆ ที่มีมากขึ้นอย่างรวดเร็วเป็นทวีคูณ ต่อมาระบบการแบ่งแพทย์เฉพาะทางโดยวิธีการฝึกอบรมของอเมริกาก็ได้รับการยอมรับเป็นมาตรฐานการแพทย์เฉพาะทางทั่วโลก โดยเริ่มต้นดังนี้
ในปี ค.ศ. 1916 จักษุแพทย์ในอเมริการวมกันจัดตั้งกลไกควบคุมมาตรฐานการฝึกอบรมแพทย์เฉพาะครั้งแรกในโลก คือ The American Board of Ophthalmology (ABO) เป็นองค์กรอิสระไม่แสวงหากำไร เพื่อรับผิดชอบการฝึกอบรมจักษุแพทย์ของอเมริกา The American Board of Ophthalmology (ABO) จึงเป็น The first American Board established to certify medical specialists.
ในปี ค.ศ. 1924 เกิด American Board สาขาที่ 2 คือ The American Board of Otolaryngology ซึ่งรับผิดชอบการฝึกอบรมสาขาหู คอ จมูก และศัลยศาสตร์ศีรษะและคอ ในปี ค.ศ. 1927 เกิด American Board สาขาที่ 3 คือ The American Board of Obstetrics and Gynecology และในปี ค.ศ. 1932 เกิด American Board สาขาที่ 4 คือ The American Board of Dermatology (ABD)
ต่อมาในปี ค.ศ. 1934 American Board 4 สาขาแรก (Founding Members) คือ American Board of Ophthalmology, American Board of Otolaryngology, American Board of Obstetrics and Gynecology, American Board of Dermatology ได้รวมตัวกันจัดตั้งองค์กรกลางสำหรับดูแลการฝึกอบรมแพทย์เฉพาะทางสาขาต่าง ๆ ทุกสาขาของอเมริกา คือ The American Board of Medical Specialties (ABMS) หลังจากนั้นจึงมีการจัดตั้ง American Board สาขาต่าง ๆ ตามมา ดังตัวอย่างต่อไปนี้
- ค.ศ. 1935 - American Board of Orthopedics
Surgery/American Board of Pediatrics/American Board of Psychiatry and
Neurology/American Board of Radiology/American Board of Urology
317 ประวัติศาสตร์การแพทย์และสาธารณสุขไทย
- ค.ศ. 1936 - American Board of Internal Medicine/American Board of Pathology
- ค.ศ. 1937 - American Board of Surgery
- ค.ศ. 1940 - American Board of Neurological Surgery
- ค.ศ. 1941 - American Board of Anesthesiology/American Board of Plastic Surgery
- ค.ศ. 1947 - American Board of Physical Medicine and Rehabilitation
- ค.ศ. 1949 - American Board of Colon and Rectal Surgery/American Board of Preventive Medicine
- ค.ศ. 1969 - American Board of Family Medicine
- ค.ศ. 1971 - American Board of Allergy and Immunology/American Board of Nuclear Medicine/American Board of Thoracic Surgery
- ค.ศ. 1979 - American Board of Emergency Medicine
- ค.ศ. 1986 - American Board of Facial Plastic and Reconstructive Surgery
- ค.ศ. 1991 - American Board of Medical Genetics and Genomics
การจัดตั้ง The American Board of Medical Specialties (ABMS) ช่วยผลักดันให้การแพทย์ในอเมริกาเจริญก้าวหน้าอย่างรวดเร็วกว่าประเทศอื่น ๆ การกำเนิดของแพทย์เฉพาะทางสาขาใหม่มากมาย ทำให้อเมริกากลายเป็นผู้นำด้านการแพทย์ และกำหนดทิศทางความเจริญทางการแพทย์โลก แทนที่ยุโรปมาถึงปัจจุบัน
2.9 American Academy of Medical Specialists & American Medical Association
American Academy of Medical Specialties คือ องค์กรซึ่งเป็นตัวแทนแพทย์เฉพาะทาง แต่ละสาขาของประเทศอเมริกา ในการดูแลจริยธรรมและความรู้ความสามารถของสมาชิกแพทย์เฉพาะทางด้านนั้น ๆ (National Organization represent of each Medical Specialists, for ethical and competent of Medical Specialists) โดยมีการตั้ง Boston Obstetrical Society เป็นแห่งแรกในอเมริกา เมื่อ ค.ศ. 1861 ตั้ง The American Gynecological Society ในปี ค.ศ. 1876 และตั้ง The American Association of Obstetricians and Gynecologists ในปี ค.ศ. 1888 และตั้ง The American Academy of Ophthalmology and Otolaryngology ในปี ค.ศ. 1896 ต่อมาภายหลังได้พัฒนาเป็น American Academy of Medical Specialties ของแพทย์เฉพาะทางแต่ละสาขา การจัดตั้งสมาคมแพทย์อันเป็นองค์กรอิสระเพื่อดูแลมาตรฐานความรู้และจริยธรรมกันเองของกลุ่มแพทย์เฉพาะทางของอเมริกาที่เกิดขึ้นในปลายศตวรรษที่ 19 ได้พัฒนาเป็นมาตรฐานของทั่วโลก
American Medical Association
(AMA) ตั้งขึ้นในปี ค.ศ. 1847 โดยนายแพทย์ Nathan Smith Davis แห่งเมืองฟิลาเดลเฟีย
American Medical Association (AMA) เป็นองค์กรศูนย์
318 ประวัติศาสตร์การแพทย์และสาธารณสุขไทย
ผู้ประกอบวิชาชีพแพทย์แห่งชาติของอเมริกา มีหน้าที่จัดทำมาตรฐานกลางสำหรับแพทยศาสตร์ศึกษา การฝึกอบรม และเวชปฏิบัติของแพทย์ทั้งระบบรวมแพทย์ทั่วไปและแพทย์เฉพาะทางทุกสาขา American Medical Association (AMA) เป็นองค์กรแห่งแรกของโลกที่ออกกฎควบคุมจริยธรรมแพทย์ เพื่อควบคุมเวชปฏิบัติ เรียกว่า The AMA Code of Medical Ethics (The world’s first national code for ethical medical practice, the AMA Code of Medical Ethics dictates professional conduct for practicing physicians)
3. การสุขาภิบาล Sanitary
การสุขาภิบาล (Sanitary) เป็นระบบการสาธารณสุขแบบเก่าของประเทศตะวันตก มีมาก่อนการค้นพบว่า “แบคทีเรียทำให้เกิดโรค” โดย Louis Pasteur ใน พ.ศ. 2400 (ค.ศ. 1857) ระบบการสาธารณสุขแบบเก่าของประเทศยุโรปใช้หลักการป้องกันโรคที่มุ่งเน้นเฉพาะการสุขาภิบาลเป็นหลัก เป็นต้นว่า เรื่องน้ำสะอาดสำหรับอุปโภคบริโภค ที่แยกไม่ให้มีของเสียลงไปปะปนในคลองเก็บน้ำ (Potable water - The Invention of the Water Closet by John Harrington) พ.ศ. 2104 - 2155 (ค.ศ. 1561 - 1612) และการกำจัดสิ่งสกปรก เช่น อุจจาระ ขยะ ที่เป็นสาเหตุการระบาดใหญ่ (Epidemics) ของโรคติดชื้อ
การสุขาภิบาล (Sanitary) ได้เข้าสู่ประเทศไทยในสมัยรัชกาลที่ 5 และเปลี่ยนเป็นการสาธารณสุข (Public Health) ในสมัยรัชกาลที่ 6 มาจนถึงปัจจุบัน
4. การสาธารณสุข Public Health
การสาธารณสุขแบบปัจจุบัน (Public Health) กำเนิดขึ้นในยุคปฏิวัติอุตสาหกรรม (The Industrial Revolution) มีการสร้างโรงงานจำนวนมหาศาล ผู้คนที่หลั่งไหลจากชนบทเข้ามาประกอบอาชีพในโรงงานอุตสาหกรรมในเขตเมืองอย่างมากมาย ทำให้เมืองขยายตัวอย่างรวดเร็ว มีคนอาศัยอยู่หนาแน่น ก่อให้เกิดปัญหาสุขภาพตามมา การถือกำเนิดของ “Public Health” มีขึ้นเพื่อจัดการกับปัญหาดังกล่าวเมื่อ พ.ศ. 2320 - 2321 (ค.ศ. 1777 - 1778) โดยแพทย์ชาวเยอรมันนามว่า Johann Peter Frank System ได้นำวิชาสถิติ (Statistics) มาประยุกต์ใช้กับการสาธารณสุขแบบเก่าหรือการสุขาภิบาล (Sanitation) เรียกกระบวนการนี้ว่า System einer Vollstandigen medicinischen Polizey หรือ “A Complete System of Medical Policy” หมายถึง ระบบการแพทย์แบบสมบูรณ์ของ Johann Peter Frank ทำให้กำเนิดเป็น “การสาธารณสุขแบบปัจจุบัน Public Health” ครั้งแรกของโลก (Establish the importance of Public Health) นำไปสู่ความก้าวหน้าของการสาธารณสุขครั้งใหญ่ของมนุษยชาติ
เมื่อ พ.ศ. 2391 (ค.ศ. 1848) Edwin Chadwick จากแผนกสุขาภิบาลและการสาธารณสุขของประเทศอังกฤษ
(The Sanitary conditions and health of English) ได้นำวิชาสถิติมาประยุกต์มาใช้ในการวางแผนการสาธารณสุขของประเทศอังกฤษ
ก่อให้เกิดผลดี
319 ประวัติศาสตร์การแพทย์และสาธารณสุขไทย
ต่อนโยบายของประเทศเป็นอย่างมาก ทำให้การนำวิชาสถิติมาประยุกต์มาใช้ในการวางแผนการสาธารณสุขของรัฐบาลอังกฤษ ถูกใช้เป็นต้นแบบการวางแผนการสาธารณสุขของประเทศต่าง ๆ ในเวลาต่อมา รวมทั้งประเทศไทย
เมื่อการสาธารณสุขแบบใหม่พัฒนารุดหน้าขึ้นในเวลาต่อมา จึงมีการรวมเรื่องการจัดการสุขภาพมนุษย์ด้านต่าง ๆ เช่น แพทย์ โรงพยาบาล กิจกรรมชุมชน เข้าไว้ด้วยกัน (The Organization of Physicians, Hospitals, and Public Health Activities) มีการใช้วิชาสถิติ (Statistics) ในการประมวลผล ประเมิน ติดตาม วางแผน และกำหนดทิศทาง ทำให้การดูแลสุขภาพประชาชนในแต่ละประเทศมีประสิทธิภาพสูง
5. การพิสูจน์ทางวิทยาศาสตร์ของการแพทย์แผนปัจจุบัน
การพิสูจน์ทางวิทยาศาสตร์ของการแพทย์แผนปัจจุบันได้พัฒนาขึ้นเป็นหลักการควบคุมกำกับของการประกอบอาชีพของแพทย์แผนปัจจุบัน ดังนี้
ก. ระบบควบคุมกำกับการรักษาของการแพทย์แผนปัจจุบัน แบ่งออกเป็น 2 หมวดใหญ่ คือ
1) หมวดเวชปฏิบัติ Medical Practice
เวชปฏิบัติหรือการรักษาทางการแพทย์ของแพทย์ที่ได้รับใบอนุญาตประกอบวิชาชีพเวชกรรมอยู่ในระบบควบคุมกำกับของแพทยสภา (Medical Council)
กระบวนการพิสูจน์ทางวิทยาศาสตร์ของการรักษาทางการแพทย์ใหม่ ๆ คือ กระบวนการวิจัยทางวิชาการ (Education Researches) ที่ทำการวิจัย ผลการวิจัยตีพิมพ์ในวารสารทางวิชาการที่ได้รับการยอมรับ การถูกอ้างอิงจากงานวิจัยที่ได้รับการตีพิมพ์อื่น ๆ งานวิจัยของผู้อื่นที่ตีพิมพ์ผลการวิจัยสนับสนุนหรือโต้แย้ง การตีพิมพ์ใน Text Books เป็นต้น และหากมีการปลอมแปลงผลการวิจัยจะเป็นความผิดทางจริยธรรม จะได้รับโทษจริยธรรมวิจัย หรือโทษจริยธรรมวิชาชีพ หรือโทษวินัย แต่ไม่ถือเป็นความผิดอาญา เว้นแต่เกิดอันตรายร้ายแรงแก่ผู้ป่วยอาจมีความผิดตามกฎหมายอาญาได้ โดยการวิธีการวิจัยจะเป็นออกแบบเองโดยผู้วิจัยอ้างอิงตามคำถามวิจัยเป็นหลัก
2) หมวดผลิตภัณฑ์ทางการแพทย์ Medical Products
ผลิตภัณฑ์ทางการแพทย์แบ่งเป็น 4 ประเภท ได้แก่ ยา (Drugs) ชีววัตถุ (Biologics) เครื่องมือแพทย์ (Medical Devices) และผลิตภัณฑ์ทางการแพทย์แบบผสม (Combination Products) หรือผลิตภัณฑ์ทางการแพทย์ขั้นสูง (Advance Therapy Medicinal Products) อยู่ในระบบควบคุมกำกับของสำนักงานคณะกรรมการอาหารและยา - อ.ย. (Food and Drug Administration – FDA)
กระบวนการพิสูจน์ทางวิทยาศาสตร์ของผลิตภัณฑ์ทางการแพทย์
เรียกว่า การทดสอบ (Investigation หรือ Evaluation หรือ Assessment) ไม่ใช่กระบวนการวิจัยทางวิชาการ
(Education Researches) แต่เป็นกระบวนการตามกฎหมาย อ.ย. แพทย์หรือเจ้าของผลิตภัณฑ์
320 ประวัติศาสตร์การแพทย์และสาธารณสุขไทย
ไม่สามารถทำการวิจัยทดสอบด้วยตนเอง เพราะป้องกันความลำเอียง (Bias) และต้องให้บุคคลที่สามที่ได้รับการรับรองจาก อ.ย. (FDA – Certified Third Party) เป็นผู้ทดสอบและจัดทำรายงานผลการทดสอบ (Technical Files) พร้อมการรับรองและความรับผิดชอบตามกฎหมายต่อผลการทดสอบนั้น ๆ เสนอต่อ อ.ย. (FDA) ผลการทดสอบที่ได้รับมีความน่าเชื่อถือตามกฎหมาย อ.ย. และถือเป็นความลับและมีกฎหมายคุ้มครองไม่มีการตีพิมพ์เผยแพร่ในวารสารวิชาการ หากกระทำการปลอมแปลงหรือบิดเบือนผลการวิจัยทดสอบ ถือเป็นความผิดทางอาญา มีโทษปรับและจำคุก
ข. กระบวนการพัฒนาการรักษาแบบใหม่
แบ่งเป็น 2 ขั้นตอนสำคัญ คือ กระบวนการพัฒนาแนวคิด และกระบวนการพิสูจน์ทางวิทยาศาสตร์ ดังนี้
1. กระบวนการพัฒนาแนวคิด Scientific Concepts Development
การพัฒนาแนวคิด อาจได้จากวิธีการต่าง ๆ เช่น ข้อมูลจากการทดลองทางวิทยาศาสตร์ การสังเกตทางทางวิทยาศาสตร์ ประสบการณ์การรักษา เป็นต้น แนวคิดการรักษาแบบใหม่ที่เกิดขึ้นยัง “ไม่ได้รับการพิสูจน์ตามกระบวนการพิสูจน์ทางวิทยาศาสตร์” และหากมีการนำ Scientific Concepts ไปใช้รักษาผู้ป่วยจะถือว่า “ไม่ใช่การแพทย์แผนปัจจุบัน” แม้ว่าแนวคิดจะพัฒนาขึ้นจากข้อมูลทางวิทยาศาสตร์ก็ตาม ยกเว้นเป็นการทำวิจัยทางคลินิกทดลองในผู้ป่วย
2. กระบวนการพิสูจน์ทางวิทยาศาสตร์ Scientific Proven Methods
กระบวนการพิสูจน์ทางวิทยาศาสตร์ (Study/Research/Test/Investigation) แบ่งเป็น 2 ขั้นตอน ได้แก่
(ก) Pre - Clinical Study
คือ การทดสอบก่อนมนุษย์ แบ่งเป็น 2 ขั้นตอนย่อย คือ
การทดสอบทางห้องปฏิบัติการ (Laboratory Study) คือ การทดสอบในห้องปฏิบัติการของตนเอง หรือ ห้องปฏิบัติการมาตรฐานที่รับทดสอบ
- การทดสอบในสัตว์ทดลอง (Animal Study) คือ การทดสอบในสัตว์ทดลองตั้งแต่สัตว์เล็กจนถึงสัตว์ใหญ่ที่มีลักษณะใกล้เคียงมนุษย์ การออกแบบการทดสอบในสัตว์จะทำให้สัตว์มีอาการเจ็บป่วยหรือบาดเจ็บคล้ายกับมนุษย์ จากนั้นทำการรักษาและตรวจวัดค่าต่าง ๆ มีการใช้สถิติช่วยให้การทดสอบแม่นยำ
(ข) Clinical Study (Trial)
คือ การทดสอบในมนุษย์
มีหลายประเภทเช่น Observational study, Interventional study, Prevention trials,
Screening trials, Diagnos-tic
trials, Treatment trials, Quality of life trials, Expanded access trials, Fixed
trials, Adaptive clinical trials เป็นต้น
321 ประวัติศาสตร์การแพทย์และสาธารณสุขไทย
การทดสอบในมนุษย์ (Phases of Clinical Trial/Research) แบ่งเป็น 4 ระยะ ดังนี้
Phase 0 - Pharmacodynamics and pharmacokinetics in humans
Phase 1 - Screening for safety
Phase 2 - Establishing the efficacy of the drug, usually against a placebo
Phase 3 - Final confirmation of safety and efficacy
Phase 4 - Safety studies during sales
ความเข้มงวดของกระบวนการพิสูจน์ทางวิทยาศาสตร์ Scientific Proven Methods ว่าจะต้องทำการทดสอบมากเท่าใดขึ้นกับระดับความเสี่ยงของการรักษาใหม่ชนิดนั้น ยิ่งเสี่ยงมาก ยิ่งต้องทดสอบมาก (Risks Based) โดยหากเป็นการวิจัยทดลองทางวิชาการทั่วไปเป็นหน้าที่ของคณะกรรมการจริยธรรมวิจัยในมนุษย์ประจำสถาบันจะใช้อำนาจกฎหมายประจำสถาบันพิจารณาอนุญาตหรือเพิกถอน และถ้าหากเป็นการทดสอบวิจัยผลิตภัณฑ์การแพทย์ในมนุษย์ จะเป็นหน้าที่ของสำนักงานคณะกรรมการอาหารและยา โดยใช้อำนาจกฎหมายยา เครื่องมือแพทย์ สมุนไพร หรือเครื่องสำอาง พิจารณาอนุญาตหรือเพิกถอนก็ได้
สรุป
การแพทย์แผนปัจจุบัน Modern Medicine เข้าสู่ประเทศไทยในสมัยรัชกาลที่ 3 โดยหมอบรัดเลย์ (Dan Beach Bradley) ซึ่งเป็นหมอเผยแผ่ศาสนาคริสต์นิกายโปรเตสแตนต์ชาวอเมริกัน เมื่อปี พ.ศ. 2378 ตรงกับ ค.ศ. 1835 คือ ตอนกลางศตวรรษที่ 19 ซึ่งการแพทย์แผนปัจจุบันเพิ่งได้รับการปฏิรูปครั้งสำคัญกำเนิด Clinical Science ด้วยการประกาศกฎหมาย The Law of 1794 หลังการปฏิรูปฝรั่งเศสในตอนปลายศตวรรษที่ 18 ถึงต้นศตวรรษที่ 19 การแพทย์แผนปัจจุบันจึงเริ่มเป็นที่รู้จักกันในประเทศไทยผ่านทางหมอสอนศาสนาคริสต์นิกายโปรเตสแตนต์ชาวอเมริกัน
ในปี พ.ศ. 2414 (ค.ศ. 1871) พระบาทสมเด็จพระจุลจอมเกล้าเจ้าอยู่หัว
โปรดให้จัดระบบราชการแพทย์ทหารแบบตะวันตกในกรมทหารมหาดเล็ก
โดยให้แพทย์แผนไทยที่มีอยู่เดิมปฏิบัติงานไปพลาง แต่ไม่ประสบความสำเร็จ
ต่อมาเมื่อโปรดให้ขยายการปฏิรูปการศึกษาที่เริ่มมาตั้งแต่ พ.ศ.
2414 ให้เป็นระบบการศึกษาของประเทศไทยใน พ.ศ.
2428 ค.ศ. 1885
มีศัลยแพทย์ชาวอังกฤษชื่อหมอวิลลิศ กราบทูลพระเจ้าน้องยาเธอ กรมหมื่นดำรงราชานุภาพ
ผู้บังคับกรมทหารมหาดเล็กซึ่งดูแลรับผิดชอบการโรงเรียนแบบใหม่ทั้งหมดว่า
จะขอสอนวิชาแพทย์แผนปัจจุบัน (Modern Surgical & Medical Science) ให้แก่นักเรียนไทย พระเจ้าน้องยาเธอ กรมหมื่นดำรงราชานุภาพ
ที่มีพระดำริว่า จะสอนวิชาแพทย์ได้ก็ควรต้องตั้งโรงพยาบาลขึ้นเสียก่อน
จึงกราบบังคมทูลพระบาทสมเด็จพระจุลจอมเกล้าเจ้าอยู่หัวและทรงพระกรุณาโปรดเกล้าฯ
322 ประวัติศาสตร์การแพทย์และสาธารณสุขไทย
ให้จัดตั้งคณะกรรมการชุดหนึ่ง ดำเนินการในเรื่องชื่อว่า กอมมิตตีจัดการโรงพยาบาล จึงจัดตั้งโรงพยาบาลใหญ่ ณ วังหลัง และได้รับพระราชทานนามว่า โรงศิริราชพยาบาล เป็นโรงพยาบาลแบบตะวันตก จึงประสบความสำเร็จ เมื่อ พ.ศ. 2431 ตรงกับ ค.ศ. 1888 หรือปลายศตวรรษที่ 19 โดย “กอมมิตตีจัดการโรงพยาบาล” ได้กลายเป็นกรมพยาบาล และวิวัฒนาการต่อมาคือ กระทรวงสาธารณสุขในปัจจุบัน
ส่วนการแพทย์อื่น ๆ ของยุโรป เช่น การแพทย์ทางเลือก Alternative Medicine - Complementary Medicine การแพทย์แบบผสมผสาน Integrative medicine หรืออื่น ๆ ที่วิวัฒนาการต่อเนื่องมาจากการแพทย์แบบกาเลน Galen’s Medicine ภาคเอกชนได้เริ่มเข้าสู่ประเทศไทยในสมัยรัชกาลที่ 9 ต่อมาค่อยจัดตั้งรวมไว้ในระบบราชการของกรมแพทย์แผนไทยและแพทย์ทางเลือก แต่ไม่ได้แพร่หลายในโรงพยาบาลทั่วประเทศซึ่งเป็นการแพทย์แผนปัจจุบัน
เนื่องจากการแพทย์ทางเลือกเป็นการแพทย์ตะวันตกที่วิวัฒนาการมาจาก Galen Medicine เช่นเดียวกับแพทย์แผนปัจจุบัน จึงทำให้ประชาชนในสังคมเกิดเข้าใจสับสนและคิดว่าการแพทย์แผนปัจจุบันกับการแพทย์ทางเลือกเป็นศาสตร์เดียวกัน ปัจจุบันการแพทย์แผนปัจจุบันอยู่ภายใต้ควบคุมกำกับโดยแพทยสภา และการแพทย์แผนไทยอยู่ภายใต้การควบคุมกำกับของกรมสนับสนุนบริการสุขภาพของกระทรวงสาธารณสุข ส่วนการแพทย์ทางเลือกยังไม่มีหน่วยงานควบคุมกำกับการประกอบวิชาชีพสาขาแพทย์ทางเลือก การศึกษาประวัติความเป็นมาของการแพทย์โลกในบทนี้จะทำให้ทราบความแตกต่างของการแพทย์ทั้งสองประเภทและเข้าใจความเป็นมาต่าง ๆ ถูกต้อง นำไปสู่การบริหารจัดการเหมาะสมสำหรับประเทศไทยต่อไป